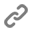Chirurgia plastica
La chirurgia plastica è una branca della chirurgia che corregge e ripara i difetti morfologico-funzionali e le perdite di sostanza di alcuni tessuti come cute, sottocute, fasce, muscoli e ossa, che siano esse congenite oppure secondarie a traumi, neoplasie o malattie degenerative. Le tecniche maggiormente utilizzate sono rappresentate dagli innesti e dai lembi.

Che cos’è la chirurgia estetica
La chirurgia estetica è rappresentata da svariate tecniche chirurgiche finalizzate a correggere difetti estetici, più o meno evidenti, che possono compromettere la vita di relazione e incidere sul benessere psicofisico del paziente. La buona chirurgia estetica non stravolge l’aspetto del paziente ma mira a ripristinare l’armonia delle forme in modo da ottenere un risultato che sia esteticamente naturale.
La chirurgia estetica del viso si rivolge a tutti coloro che desiderano correggere difetti estetici del volto, causati ad esempio da cicatrici, acne, orecchie a sventola o che desiderano un aspetto più tonico e giovanile risollevando le palpebre, le guance o la regione del mento e del collo.
Blefaroplastica

La regione palpebrale può presentare diversi inestetismi con il passare del tempo, portando ad uno sguardo che spesso appare stanco ed invecchiato. Per correggere tali inestetismi si effettua un intervento chiamato di blefaroplastica. Questo intervento è atto a correggere gli eccessi cutanei della sia della palpebra superiore che della palpebra inferiore. L’eccesso cutaneo della palpebra superiore determina delle pieghe che spesso che possono giungere a coprire tutta la palpebre e talvolta in casi più gravi limitare il campo visivo.
L’intervento di blefaroplastica permette di poter eliminare le cosiddette “borse” adipose determinate dalla “erniazione” del grasso posto all’interno dell’orbita localizzate sia nella palpebra superiore che inferiore.
L’intervento può essere eseguito in anestesia locale in regime ambulatoriale. Il rientro all’attività lavorativa e sociale avviene dopo circa 5-6 giorni alla rimozione dei punti di sutura. La modalità di intervento più idonea ed il tipo di approccio verrà discussa in sede di visita con il chirurgo.
Il Dott. Russo, Chirurgo plastico dell’Ospedale Maggiore di Novara, è uno specialista eccellente che accoglierà tutte le vostre richieste di informazioni relative all’intervento.
Clinica Viana è un punto di riferimento importante a Novara per la Chirurgia plastica e la Medicina estetica. Per informazioni e prenotazioni chiama il numero 0321-457045 oppure scrivi a info@clinicaviana.it.
Tunnel Carpale
La Sindrome del Tunnel Carpale (S.T.C.) si manifesta generalmente con dolore, formicolio, in particolare nelle ore notturne, perdita di sensibilità e di forza della mano. È causata dalla sofferenza del Nervo Mediano che si trova parzialmente compresso a livello del polso ad opera di un legamento (Legamento Trasverso del Carpo – L.T.C.) il quale impedisce al nervo stesso di ricevere sangue. Tale compressione è provocata dall’infiammazione e dal conseguente aumento di volume delle guaine dei tendini (tendinite) che decorrono nello stesso tunnel, causata per lo più da attività che prevedono movimenti ripetitivi del polso e delle dita; può anche associarsi a malattie sistemiche come il diabete, l’artrite reumatoide, a squilibri ormonali (è frequente in menopausa o durante la gravidanza).
L’intervento chirurgico ha lo scopo di rimuovere la compressione sul Nervo Mediano; consiste nel sezionare il L.T.C. per eliminare la causa della strozzatura. Frequentemente, in associazione o successivamente alla S.T.C. si può osservare un’altra patologia dovuta a cause simili: il dito a scatto (tenosinovite stenosante dei flessori di una o più dita).
MODALITA’ DELL’INTERVENTO E PRECAUZIONI SUCCESSIVE
L’intervento viene eseguito di norma in regime ambulatoriale, in anestesia locale. L’incisione cutanea è lunga 15-20 mm ed è situata al polso. È un intervento breve (circa dieci minuti). Al termine viene confezionata una medicazione molle che copre il polso ed il palmo lasciando libere le dita. Dopo l’intervento il paziente, nei primi 15/20 giorni, potrà fare lavori leggeri, senza sforzare la mano (evitare di sollevare i pesi durante questo periodo). E’ sconsigliato bagnare e sporcare la medicazione: la mano operata deve essere tenuta in movimento per almeno cinque minuti ogni ora, aprendo e chiudendo a pugno completamente le dita. Può comparire una chiazza scura o un po’ di gonfiore alle dita, al palmo e all’avambraccio: è molto importante muovere comunque e tenere sopraelevata la mano (con uno o due cuscini al proprio fianco, di notte, o sollevarla sopra il capo per 3-5 minuti di ogni ora, di giorno). Non è consigliabile tenere il braccio al collo. I formicolii e i dolori notturni scompaiono rapidamente, spesso già la sera dell’intervento.
Otoplastica

L’otoplastica è un’operazione di chirurgia estetica mirata a correggere gli inestetismi degli orecchi, come le cosiddette orecchie a sventola, quelle malformate o quelle troppo grandi e sproporzionate. L’operazione consiste, di fatto, in un rimodellamento della cartilagine di entrambi i padiglioni auricolari.
PROCEDURA
Negli adulti, l’otoplastica è considerata un intervento di chirurgia ambulatoriale, in quanto si esegue in anestesia locale e non richiede il ricovero ospedaliero post-intervento.
L’intervento serve a correggere non solo le orecchie a sventola ma anche a rimodellare un orecchio troppo piccolo o troppo grande, a correggere pieghe asimmetriche delle cartilagini del padiglione , rimodellare lobi che non rientrano nella normale morfologia, ricostruire un orecchio deformato a causa di traumi o asportazione di un tumore. Poiché il trattamento è un intervento chirurgico, anche se di lieve entità, prima di procedere alla sua esecuzione è necessaria una accurata visita specialistica. L’intervento alle orecchie ha una durata di circa due ore e consiste in due incisioni dietro le orecchie in una zona poco visibile onde mascherare le cicatrici.
Dito a scatto

Il dito a scatto, detto anche tenosinovite stenosante, è un disturbo in cui una delle dita delle mani rimane in posizione piegata, per poi raddrizzarsi con un brusco scatto (come se venisse tirato e rilasciato un grilletto, “trigger finger”). La malattia è causata dal restringimento della guaina sinoviale che circonda il tendine del dito colpito. Il disturbo è spesso doloroso e, in condizioni particolarmente gravi, può determinare un vero e proprio blocco funzionale della sede colpita. I sintomi del dito a scatto possono includere:
- dolore alla base del dito colpito quando si prova a muoverlo
- spiccata rigidità
- caratteristico rumore (come un clic) durante lo spostamento, soprattutto al risveglio al mattino.
La diagnosi del dito a scatto è essenzialmente clinica: il medico può diagnosticare il disturbo basandosi sull’anamnesi (storia clinica del paziente) e sull’esame obiettivo. L’esame fisico consente al medico di identificare le zone dolenti, verificare la fluidità dei movimenti chiedendo al paziente di chiudere e aprire la mano (passaggio dalla posizione di flessione a quella di estensione). Con la palpazione del palmo della mano, in corrispondenza dell’articolazione metacarpo-falangea, il medico può rilevare la presenza di eventuali noduli sottocutanei, spesso dolenti. Pur essendo meno frequente rispetto alle altre terapie, l’approccio chirurgico può essere necessario per situazioni di blocco più problematiche, per le quali le altre terapie si siano dimostrate inefficaci.
Il chirurgo inciderà alla base del dito, per poi intervenire al fine di sbloccare il tendine interessato e restituirgli la capacità di scorrimento nella guaina.
L’intervento viene valutato quando l’approccio conservativo non ha dato i risultati sperati o quando altri fattori (patologie concomitanti, entità del dolore, …) rendano impraticabili altre strade.
Nella maggior parte dei casi il dito a scatto è un fastidio piuttosto che una malattia grave, ma se trascurato può rendere molto difficili le attività quotidiane perchè con il tempo andrà a bloccarsi in modo permanente in posizione piegata.
L’intervento è semplice, rapido (5-20 minuti) ed effettuato in anestesia locale, ma potrebbe essere necessario un certo riposo dal lavoro per qualche giorno.
La maggior parte dei pazienti viene invitata dal chirurgo a muovere il dito immediatamente dopo l’intervento; il caratteristico click durante il movimento viene meno fin da subito, mentre comune avvertire dolore nel palmo della mano a seguito dell’operazione; tenendola sollevata rispetto alla posizione del cuore può aiutare a smaltire più rapidamente gonfiore e dolore.
Anche se l’incisione chirurgica guarisce entro poche settimane, potrebbero essere necessari 4-6 mesi affinché il gonfiore venga completamente riassorbito; può infine essere utile un breve percorso fisioterapico, per il completo recupero funzionale della mano.
Sindrome di De Quervain
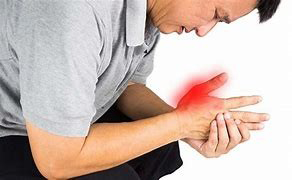
La tenosinovite stenosante di De Quervain è un processo infiammatorio a carico della guaina sinoviale dei tendini del pollice. Le cause della sindrome di De Quervain possono essere varie ma il legame più stretto è con alcuni movimenti ripetuti del pollice e del polso (flessione-estensione) che si compiono nella vita quotidiana (vedi l’uso della tastiera e del mouse o di uno strumento musicale).
Altre possibili cause sono i sovraccarichi improvvisi e i traumi. Non di meno, la patologia può essere conseguenza dell’artrite reumatoide.
I sintomi della sindrome di De Quervain si instaurano progressivamente e sono:
- dolore persistente sulla faccia esterna del polso ed alla base del pollice, accentuato dai movimenti che coinvolgono l’area oppure mentre si afferra saldamente un oggetto;
- tumefazione lungo il decorso dei tendini, compatta ed estremamente dolente alla pressione;
- sporgenza dolorosa, più o meno accentuata, in corrispondenza dell’ispessimento del canale fibroso;
se la terapia della malattia è trascurata, il dolore può diffondersi dal pollice all’avambraccio. Nelle fasi iniziali, il trattamento conservativo, come il riposo funzionale o l’assunzione di farmaci antinfiammatori, può risolvere la sintomatologia ed è mirato a ridurre la flogosi. Nei casi più importanti, si può ricorrere alla somministrazione di corticosteroidei mediante infiltrazione.
Quando i sintomi sono gravi e non migliorano con le terapie convenzionali, si rende necessario il ricorso al trattamento chirurgico. L’operazione consiste nell’aprire la guaina, in modo da favorire il corretto scorrimento dei tendini. L’intervento è risolutivo e gli effetti positivi sono immediati, dal punto di vista funzionale (il recupero ottimale si ottiene già dopo tre o quattro giorni dall’operazione).
Se la sindrome di De Quervain è trascurata e non viene trattata adeguatamente, la tenosinovite può evolvere in rizoartrosi.
Rizoartrosi
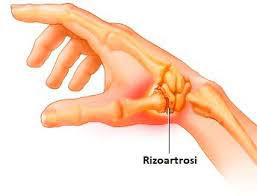
Si tratta di processo degenerativo (artrosi) che colpisce l’articolazione alla base del pollice (articolazione trapezo-metacarpale). Interessa generalmente individui di età superiore a 50 anni ed è associato a dolore e limitazione funzionale che progrediscono con il tempo. Caratterizzata da un’infiammazione di tipo cronico, la rizoartrosi è più spesso il risultato di una combinazione di fattori .
La presenza di rizoartrosi è generalmente associata a sintomi quali: dolore e indolenzimento alla base del pollice, rigidità articolare e difficoltà di movimento.
Diagnosticata mediante un’analisi del quadro sintomatologico e un esame ai raggi X. Tra i trattamenti sintomatici della rizoartrosi, figurano terapie conservative e terapie chirurgiche.
Sintomi e Complicazioni
I tipici sintomi e segni della rizoartrosi sono:
- Dolore alla base del pollice;
- Gonfiore alla base del pollice;
- Senso di indolenzimento alla base del pollice. Il paziente avverte maggiormente questa sensazione se preme alla base del pollice;
- Emissione di suoni anomali durante il movimento del pollice;
- Difficoltà nell’eseguire semplici gesti manuali come aprire un barattolo, aprire una serratura ecc.;
- Senso di rigidità a livello dell’articolazione trapezio-metacarpale, combinato a una difficoltà notevole nell’eseguire il movimento di estensione del pollice.
Il trattamento sintomatico per la rizoartrosi può essere conservativo (cioè non-chirurgico) oppure chirurgico. Quando la pratica conservativa non fornisca risultati è necessario ricorrere alla chirurgia. In presenza di rizoartrosi, lo specialista sceglierà il tipo di intervento chirurgico da adottare in base a fattori come: età del paziente, stato di salute generale del paziente, severità della sintomatologia e volontà del malato.
Prenota la tua visita al numero 0321 457045 oppure compila il form su questa pagina
Chirurgia plastica Novara: gli specialisti più preparati a disposizione della tua bellezza

EXERESI NEOFORMAZIONE BENIGNA

TUNNEL CARPALE

CORREZIONE POSIZIONE PALPEBRE

EXERESI NEOFORMAZIONE - LEMBO O INNESTO